Evaluación Diagnóstica del Autismo en Colombia: Venciendo Barreras con Protocolos Integrales y Basados en Evidencia
Introducción: El Reto del Diagnóstico de TEA en Colombia
El Trastorno del Espectro Autista (TEA) afecta a millones de niños y niñas en Colombia, pero muchos nunca reciben un diagnóstico preciso y oportuno. De hecho, se estima que aproximadamente el 40.7% de las personas con TEA diagnosticadas en Colombia se encuentran en Bogotá, lo que refleja una clara brecha en el acceso a servicios diagnósticos especializados en otras regiones del país (Ministerio de Salud y Protección Social, 2015). La realidad es que las barreras para la evaluación diagnóstica del autismo en Colombia son múltiples, complejas y, en muchos casos, determinantes para el futuro de miles de familias que buscan respuestas y soluciones para sus hijos.
La prevalencia del TEA ha aumentado significativamente en las últimas décadas. Según la Organización Panamericana de la Salud (2015), aproximadamente 1 de cada 88 niños presenta características del espectro autista, aunque en Colombia esta cifra probablemente es similar pero subregistrada debido a barreras diagnósticas. Este incremento en la prevalencia, junto con una ampliación progresiva de los criterios diagnósticos en el DSM-5 (American Psychiatric Association, 2013), ha generado una población autista de una diversidad sin precedentes, con perfiles cognitivos, lingüísticos, conductuales y comórbidos tremendamente variables.
Este artículo explora cómo protocolos diagnósticos integrales, como el desarrollado por Psicokids, pueden derribar estas barreras y proporcionar a las familias colombianas el camino más efectivo hacia un diagnóstico preciso, una intervención basada en evidencia y, finalmente, un mejor futuro para los niños y niñas con autismo.
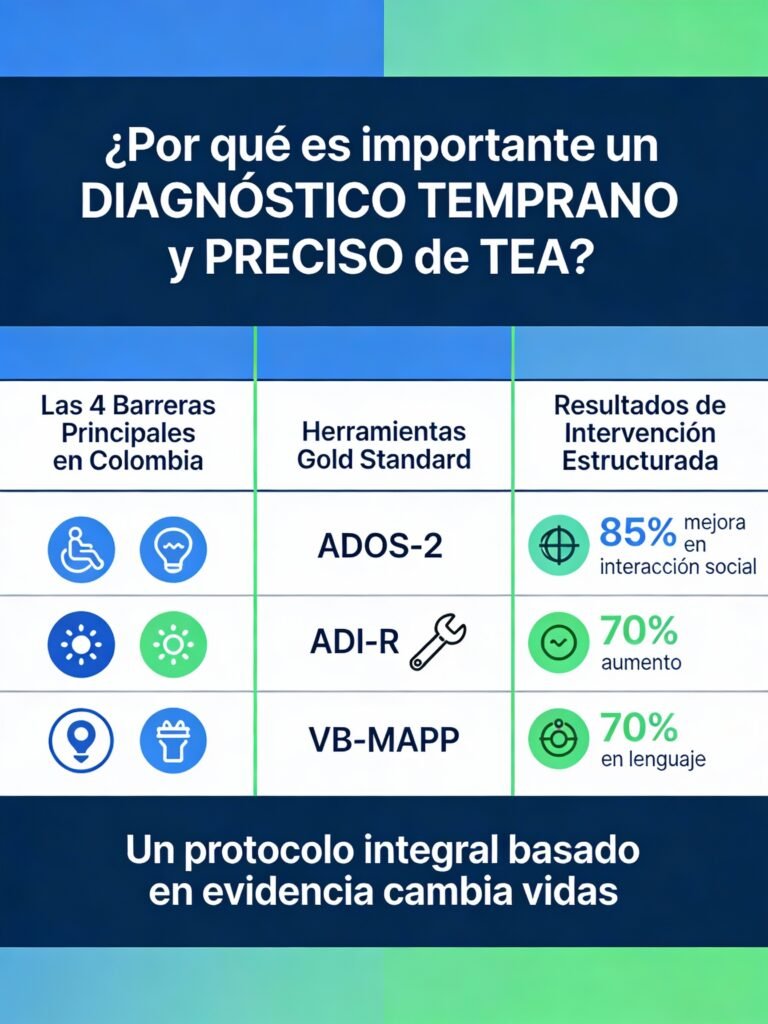
Las Barreras Críticas en la Evaluación Diagnóstica del Autismo en Colombia
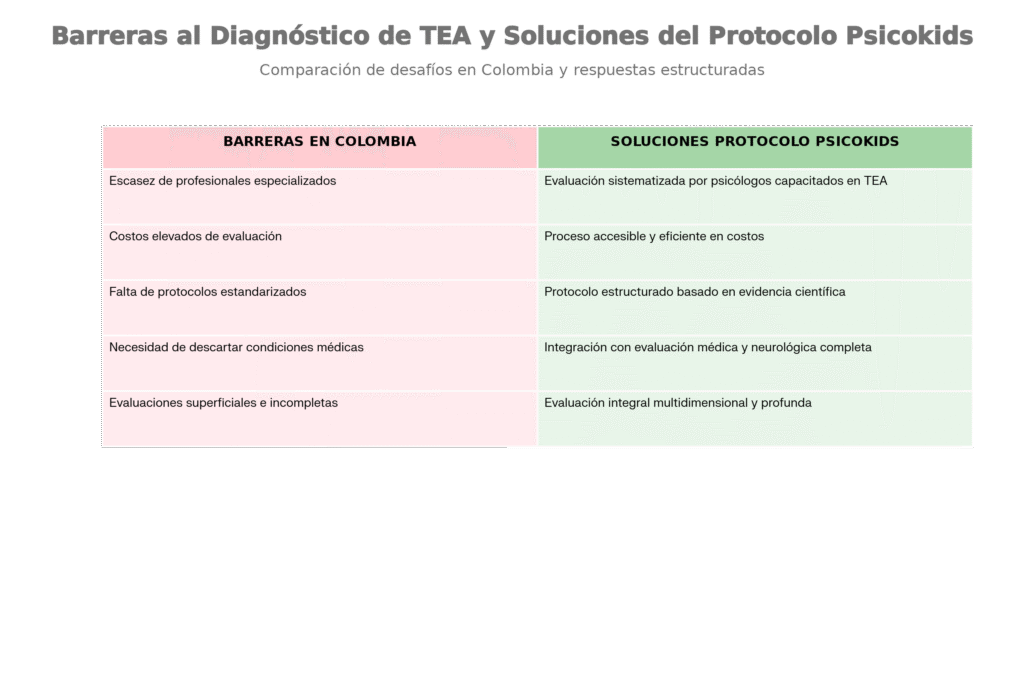
1. Escasez de Profesionales Especializados y Disparidad Geográfica
Una de las barreras más significativas es la falta de neuropediatras y profesionales capacitados en evaluación diagnóstica del TEA. La investigación sobre barreras en inclusión educativa de niños con TEA en Colombia ha documentado que existe una concentración significativa de especialistas en ciudades como Bogotá, mientras que en ciudades intermedias y zonas rurales la situación es dramáticamente diferente (Fuentes et al., 2020). Las familias fuera de los grandes centros urbanos enfrentan esperas de meses o incluso años para acceder a una evaluación diagnóstica.
Según datos del Ministerio de Salud y Protección Social (2015), existen menos de 50 neuropediatras certificados en TEA a nivel nacional, lo que representa una proporción de aproximadamente 1 neuropediatra especializado por cada 1.2 millones de habitantes. Esta disparidad geográfica crea desigualdad en el acceso a la salud: los niños de familias con recursos pueden buscar diagnósticos privados o viajar a otros departamentos, mientras que las familias de menores ingresos quedan atrapadas en sistemas públicos sobrecargados con largos tiempos de espera.
2. Costos Prohibitivos y Falta de Cobertura del Sistema de Salud
El costo de una evaluación diagnóstica completa y rigurosa es una barrera prácticamente insalvable para la mayoría de las familias colombianas. Aunque existen servicios gratuitos en el sistema público, estos enfrentan desafíos significativos documentados en literatura sobre acceso a servicios de salud para personas neurodivergentes (Baron-Cohen et al., 2009). Entre estos desafíos se encuentran:
-
- Alta demanda y tiempos de espera prolongados: En algunos casos, las familias esperan 6 a 12 meses por un diagnóstico inicial en el sistema público.
-
- Falta de validación cruzada: Muchas familias que obtienen diagnósticos de centros privados descubren que sus documentos no son válidos para acceder a apoyos escolares o educativos que exigen diagnósticos emitidos por instituciones gubernamentales específicas.
-
- Limitada cobertura de seguros: No todos los planes de salud cubren las herramientas especializadas necesarias (ADOS-2, ADI-R, evaluaciones neuropsicológicas) que son esenciales para un diagnóstico de calidad (Volkmar et al., 2014).
3. Falta de Formación y Estandarización en Protocolos Diagnósticos
Otro obstáculo fundamental es que muchos profesionales de la salud en Colombia carecen de capacitación especializada en evaluación diagnóstica del TEA. Los instrumentos «gold standard» internacionalmente reconocidos —como el Autism Diagnostic Observation Schedule-2 (ADOS-2) (Lord et al., 2012) y la Autism Diagnostic Interview-Revised (ADI-R) (Rutter et al., 2003)— requieren entrenamiento especializado, certificación y acceso a materiales costosos. Esto ha generado una situación donde:
-
- Muchos diagnósticos se basan en evaluaciones superficiales o incompletas, incumpliendo los estándares de buena práctica clínica.
-
- Existe variabilidad importante en la calidad diagnóstica entre diferentes centros e instituciones.
-
- Hay una falta de protocolos unificados que aseguren mínimos estándares nacionales de calidad diagnóstica (American Academy of Pediatrics, 2006).
4. Desconocimiento sobre la Importancia del Diagnóstico Diferencial y Evaluación Médica
Muchos padres y, lamentablemente, algunos profesionales de la salud, ignoran que el diagnóstico de TEA requiere descartar otras condiciones médicas que pueden presentar síntomas similares. La literatura científica enfatiza que el diagnóstico diferencial es un componente esencial, no opcional, en la evaluación de TEA (Baird et al., 2006). Sin esta evaluación médica complementaria, existe el riesgo de:
-
- Falsos positivos: Diagnosticar TEA cuando en realidad el niño tiene una deficiencia auditiva, retrasos del lenguaje de origen fonológico, trastorno por déficit de atención e hiperactividad (TDAH), o una condición médica subyacente.
-
- Falsos negativos: Perder la oportunidad de diagnóstico en niños con presentaciones sutiles o atípicas, especialmente en niñas que presentan mayor «camuflaje» social (Hull et al., 2017).
-
- Intervenciones inefectivas: Implementar tratamientos para autismo cuando el problema real es una causa médica tratable.
El Rol Crítico del Neuropediatra en la Evaluación Diagnóstica
¿Quién es el Neuropediatra y Por Qué es Esencial?
El neuropediatra (o neurólogo infantil) es el médico especialista en neurología que aborda los problemas del sistema nervioso que afectan a niños y adolescentes. En el contexto del diagnóstico de TEA, el neuropediatra juega un papel absolutamente determinante, particularmente en la evaluación de síntomas neurológicos complejos y comorbilidades (Mercadante et al., 2019).
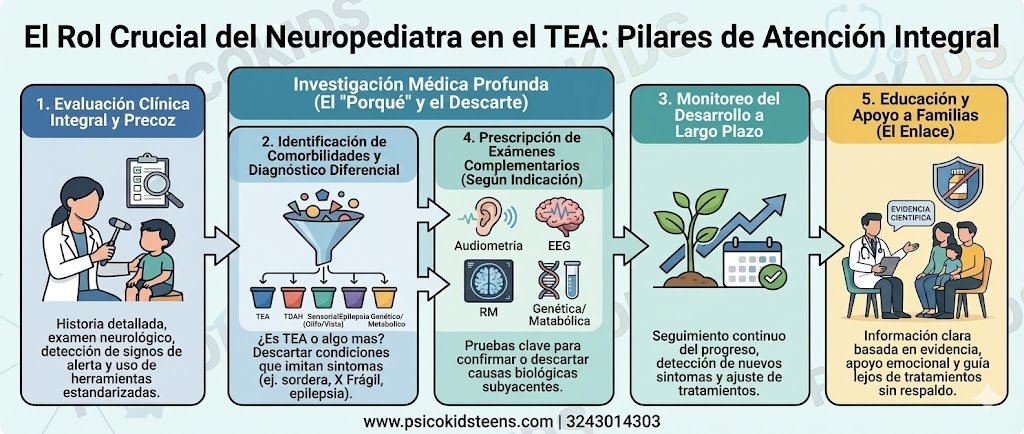
1. Diagnóstico Precoz y Evaluación Clínica Integral
El neuropediatra es responsable de:
-
- Realizar una historia clínica neurológica detallada que incluya antecedentes prenatales, perinatales y postnatales relevantes.
-
- Realizar un examen neurológico completo y sistemático.
-
- Identificar signos de alerta tempranos que sugieran TEA, incluyendo déficits en comunicación social, comportamientos repetitivos y patrones de interés restringidos.
-
- Utilizar herramientas de observación estandarizadas validadas internacionalmente.
-
- Coordinar la evaluación multidisciplinaria con otros especialistas (fonoaudiólogos, psicólogos, terapeutas ocupacionales).
2. Identificación de Comorbilidades y Condiciones Médicas Subyacentes
Una de las responsabilidades más críticas del neuropediatra es identificar si los síntomas observados son realmente causados por autismo o si son el resultado de otras condiciones médicas. La investigación documenta que múltiples condiciones pueden imitar síntomas de TEA (Baird et al., 2006). Esto incluye:
-
- Deficiencias auditivas o visuales: Que pueden imitar síntomas de autismo, particularmente en comunicación social y respuesta a estímulos (Russ et al., 2015).
-
- Retrasos del lenguaje primarios: De origen fonológico o neurológico, no autista, que requieren intervención fonoaudiológica específica.
-
- Trastornos convulsivos: Que pueden manifestarse con comportamientos atípicos, cambios conductuales o regresión de habilidades (Boyce-Codd et al., 2015).
-
- Trastornos metabólicos o genéticos: Síndrome X Frágil (presente en aproximadamente 5-15% de casos de TEA), esclerosis tuberosa (comorbilidad en 15% de casos), síndrome de Rett (caracterizado por regresión clara), trastornos mitocondriales (Mercadante et al., 2019).
-
- TDAH puro: Que comparte algunos síntomas con TEA (impulsividad, inatención, inquietud motora) pero requiere tratamiento diferente y tiene un pronóstico diferente.
-
- Problemas funcionales: Como estreñimiento crónico, enuresis o problemas de sueño que pueden confundir el cuadro clínico y provocar cambios conductuales secundarios.
3. Monitoreo del Desarrollo Neurológico a Largo Plazo
El neuropediatra no solo diagnostica, sino que realiza seguimiento continuo:
-
- Monitorea el progreso del niño en intervención y detecta si hay mejora esperada según estándares basados en evidencia.
-
- Ajusta planes de tratamiento según sea necesario.
-
- Detecta cambios o nuevos síntomas que requieran atención médica.
-
- Coordina con otros especialistas cuando sea necesario.
4. Prescripción de Exámenes Médicos Complementarios
Cuando está indicado clínicamente, el neuropediatra prescribe exámenes que son fundamentales para diagnóstico diferencial:
-
- Pruebas audiométricas: Para descartar deficiencias auditivas que pueden presentarse como retrasos del lenguaje o falta de respuesta social (Russ et al., 2015).
-
- Electroencefalograma (EEG): Si hay sospecha de convulsiones subclinclínicas o epilepsia, que son más prevalentes en TEA (Boyce-Codd et al., 2015).
-
- Resonancia Magnética (RM): En casos con retrasos significativos del desarrollo o regresión, para identificar lesiones cerebrales u otras anomalías estructurales.
-
- Pruebas metabólicas: Para descartar trastornos metabólicos que pueden presentar síntomas autistas.
-
- Cariograma o pruebas genéticas: Si hay historia familiar de síndromes genéticos o características sugestivas de condiciones específicas.
-
- Exámenes oftalmológicos: Para evaluar función visual y reflejos pupilares.
5. Educación y Apoyo a Familias
El neuropediatra es el enlace crucial entre la ciencia y la experiencia vivida de la familia:
-
- Proporciona información clara y basada en evidencia sobre el diagnóstico.
-
- Ayuda a las familias a entender las opciones de tratamiento validadas.
-
- Ofrece apoyo emocional en momentos de incertidumbre diagnóstica.
-
- Guía a las familias hacia intervenciones respaldadas por evidencia (Volkmar et al., 2014).
-
- Ayuda a evitar pseudoterapias y tratamientos sin respaldo científico, un problema documentado en familias con TEA en países latinoamericanos (Fuentes et al., 2020).
Descartar Causas Médicas: Una Necesidad, No una Opción
¿Por Qué Es Crítico Descartar Otras Condiciones?
El autismo no es una entidad única y monolítica. Existen múltiples condiciones médicas que pueden presentar síntomas que se superponen con los del TEA. La literatura internacional ha documentado que no descartar estas condiciones es un error diagnóstico grave que puede tener consecuencias significativas para el niño y la familia (Baird et al., 2006). Esto puede:
-
- Retrasar tratamientos necesarios: Un niño con deficiencia auditiva necesita audífonos, no terapia conductual para autismo; un niño con trastorno del lenguaje primario necesita intervención fonoaudiológica específica (Russ et al., 2015).
-
- Exponer al niño a riesgos: Un niño con un trastorno convulsivo sin diagnosticar podría sufrir convulsiones durante la terapia (Boyce-Codd et al., 2015).
-
- Generar frustración en familias: Padres que invierten recursos en intervenciones para autismo cuando el verdadero problema es otra condición.
-
- Resultar en pronósticos inexactos: El pronóstico y la respuesta al tratamiento varían enormemente según la causa verdadera de los síntomas.
Condiciones Médicas que Deben Descartarse
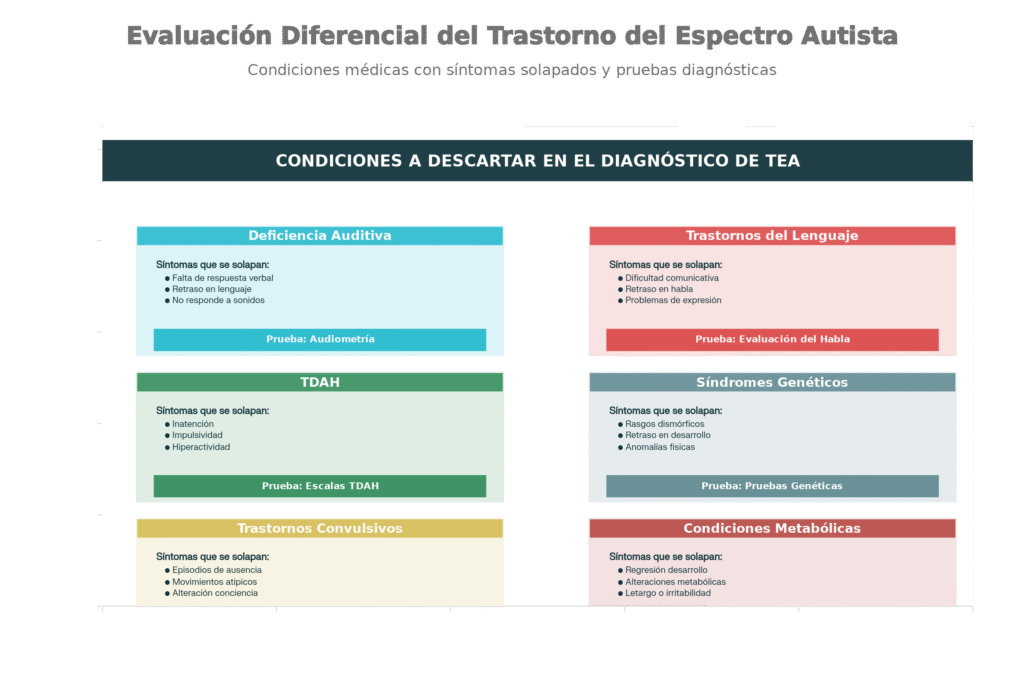
1. Deficiencias Auditivas
-
- Síntomas que pueden confundir: Falta de respuesta a su nombre, retrasos en el lenguaje, aparente falta de interés en la comunicación social (Russ et al., 2015).
-
- Evaluación necesaria: Audiometría completa, timpanometría, pruebas de respuesta auditiva evocada.
-
- Diferencia clave: Los niños con hipoacusia típicamente responden a estimulación visual y muestran interés social cuando se comunica visualmente.
2. Trastornos del Lenguaje Primarios
-
- Síntomas que pueden confundir: Retrasos en el lenguaje expresivo/receptivo, dificultades de articulación, retrasos en ecolalia (repetición de palabras).
-
- Evaluación necesaria: Evaluación fonoaudiológica especializada, pruebas de lenguaje normalizadas, historia del desarrollo del lenguaje.
-
- Diferencia clave: En trastornos del lenguaje primarios, la comunicación social intencional está típicamente preservada; el niño intenta comunicarse aunque le falten palabras (Shriberg et al., 1997).
3. Trastorno por Déficit de Atención e Hiperactividad (TDAH)
-
- Síntomas que pueden confundir: Dificultades atencionales, impulsividad, hiperactividad, comportamientos repetitivos por búsqueda de estimulación, problemas sociales secundarios a impulsividad.
-
- Evaluación necesaria: Escalas estandarizadas de TDAH (Conners, Vanderbilt), historia de síntomas desde edad temprana, información de múltiples contextos.
-
- Diferencia clave: En TDAH puro, la comunicación social y el juego imaginativo están típicamente preservados; el niño puede «encenderse» socialmente aunque tenga dificultades atencionales (American Psychiatric Association, 2013).
4. Síndromes Genéticos y Cromosómicos
-
- Síndrome X Frágil: Presenta síntomas autistas pero es de origen genético específico (mutación del gen FMR1), requiere manejo médico diferente incluyendo cuidados preventivos para problemas cardiovasculares; presente en 5-15% de casos de TEA (Mercadante et al., 2019).
-
- Esclerosis Tuberosa: Causa TEA en aproximadamente 15% de casos, requiere monitoreo de tumores benignos (hamartomas) en cerebro, riñones y otros órganos.
-
- Síndrome de Rett: Presenta regresión clara del desarrollo a los 12-18 meses seguida de pérdida de habilidades manuales; afecta principalmente a niñas; tiene patrón de comportamiento distintivo de «lavado de manos» estereotipado.
-
- Síndrome de Down: Puede incluir características autistas, requiere evaluación cromosómica (cariotipo); tiene pronóstico y necesidades de intervención diferentes.
5. Trastornos Convulsivos
-
- Síntomas que pueden confundir: Comportamientos repetitivos durante episodios ausentes, regresión en habilidades, cambios conductuales, respuestas aparentemente desproporcionadas a estímulos, «desconexión» temporal (Boyce-Codd et al., 2015).
-
- Evaluación necesaria: EEG, historia detallada de eventos, video de episodios si es posible, seguimiento neurológico.
-
- Diferencia clave: Los episodios convulsivos tienen inicio y término claros, pueden tener triggers específicos (luces, ruidos), y son episódicos no constantes.
6. Condiciones Metabólicas y Neurológicas
-
- Encefalopatía epiléptica
-
- Trastornos metabólicos específicos (fenilcetonuria residual, otros)
-
- Problemas funcionales crónicos como estreñimiento severo (que puede provocar irritabilidad secundaria y cambios conductuales)
-
- Problemas de sueño no diagnosticados
El Protocolo de Psicokids: Un Modelo de Excelencia Diagnóstica
Descripción del Protocolo Integral
Psicokids ha desarrollado un protocolo de evaluación multimétodo que va mucho más allá del simple diagnóstico binario (TEA/No TEA). Este protocolo está fundamentado en las mejores prácticas internacionales documentadas en guías de práctica clínica de organizaciones como la American Academy of Pediatrics (2006), el National Institute for Health and Care Excellence (2011), y síntesis de evidencia de meta-análisis sobre evaluación diagnóstica (Volkmar et al., 2014).
El protocolo está diseñado específicamente para:
-
- Proporcionar un diagnóstico preciso y diferenciado que vaya más allá de la simple confirmación de criterios diagnósticos.
-
- Descartar condiciones médicas subyacentes de forma sistemática.
-
- Identificar el perfil único y completo del niño, incluyendo fortalezas, déficits, comorbilidades y necesidades funcionales.
-
- Generar recomendaciones de intervención específicas y accionables traducidas en objetivos operacionalizados y medibles.
Las Fases del Protocolo
El Protocolo de Psicokids: Un Modelo de Excelencia Diagnóstica
El protocolo de Psicokids está fundamentado en las mejores prácticas internacionales, que dictan que una evaluación de TEA no puede realizarse en un vacío, sino que debe estar informada por un entendimiento completo de la salud global del niño (American Academy of Pediatrics, 2006). Por ello, el proceso no inicia directamente con pruebas psicológicas, sino con una fase preliminar de análisis médico.
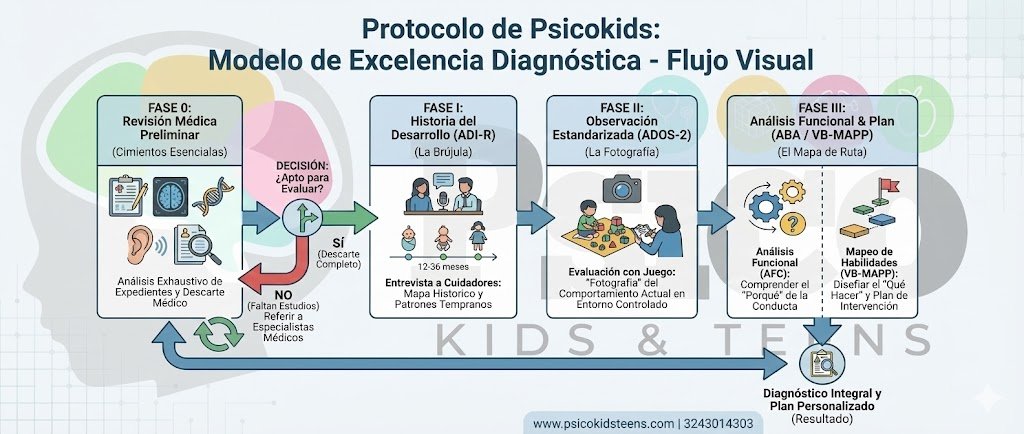
Fase 0: Revisión de Expediente y Análisis de Evaluaciones Médicas Previas
Este es el punto de partida obligatorio y no negociable de nuestro protocolo. Antes de administrar cualquier instrumento de evaluación de autismo, nuestro equipo de especialistas realiza una revisión exhaustiva y meticulosa de toda la documentación médica y terapéutica previa que la familia pueda aportar.
¿Qué se analiza en esta fase?
-
- Informes de Neuropediatría: Se buscan diagnósticos diferenciales, hallazgos en el examen neurológico y seguimiento del desarrollo.
-
- Estudios Genéticos y Metabólicos: Se revisan resultados de cariotipos, pruebas de X Frágil, microarrays, y paneles de epilepsia o metabólicos para identificar condiciones genéticas o metabólicas ya diagnosticadas.
-
- Neuroimágenes y Electroencefalogramas (EEG): Se analizan resultados de Resonancias Magnéticas (RM) o Tomografías (TAC) que puedan indicar anomalías estructurales, y EEGs que sugieran actividad epiléptica.
-
- Evaluaciones Sensoriales: Se revisan estudios auditivos (audiometrías, potenciales evocados) y visuales para descartar que los síntomas se deban a un déficit sensorial.
-
- Informes de otros especialistas: Se estudian evaluaciones de endocrinología, gastroenterología y otras especialidades relevantes.
-
- Reportes de terapias previas: Se analizan informes de fonoaudiología, terapia ocupacional y terapia física para entender la trayectoria de desarrollo y la respuesta a intervenciones anteriores.
El Propósito Crítico de la Fase 0:
Esta fase cumple dos funciones vitales:
-
- Determinar la Idoneidad para la Evaluación: El objetivo principal es responder a la pregunta: ¿Se ha realizado un descarte médico lo suficientemente robusto para proceder con una evaluación específica de TEA? Si el equipo identifica que faltan estudios médicos cruciales (por ejemplo, una audiometría en un niño con retraso del lenguaje), el protocolo se detiene. En este punto, se activa la alianza estratégica con neuropediatras y otros especialistas para recomendar a la familia la realización de los exámenes médicos pendientes antes de continuar.
-
- Informar el Proceso Diagnóstico: Si el descarte médico es completo, la información recopilada proporciona un contexto invaluable. Por ejemplo, saber que un niño tiene una condición genética específica o antecedentes de crisis convulsivas cambia la forma en que se interpretan los comportamientos observados durante el ADOS-2.
Solo y únicamente cuando la historia clínica está completa y se ha verificado un adecuado descarte de otras causas médicas, el protocolo avanza a la siguiente fase. Esta integración es lo que garantiza que no se etiquete erróneamente como TEA a un niño cuya sintomatología responde a otra condición médica.
Fase I: Historia del Desarrollo como Brújula ADI-R
El primer paso de nuestra evaluación directa es construir una narrativa de desarrollo sistemática con la Entrevista para el Diagnóstico del Autismo-Revisada (ADI-R) (Rutter et al., 2003), un instrumento estandarizado administrado al cuidador principal.
-
- ¿Qué es el ADI-R? Una entrevista clínica semiestructurada y estandarizada que explora en profundidad los tres dominios centrales del TEA según criterios DSM-5: alteraciones cualitativas en la interacción social recíproca, alteraciones en la comunicación, y patrones de conducta restringidos, repetitivos y estereotipados (Rutter et al., 2003).
-
- ¿Por qué es essential? Proporciona un «mapa histórico» invaluable del desarrollo del niño, permitiendo identificar patrones tempranos, edad de aparición de síntomas (típicamente entre 12-36 meses), y pérdidas de habilidades (regresión), que es información diagnóstica crítica (Rutter et al., 2003).
-
- Sensibilidad y especificidad: El ADI-R tiene sensibilidad de 94% y especificidad de 98% para TEA cuando se administra correctamente (Rutter et al., 2003).
-
- ¿Cuál es su limitación? No debe utilizarse de forma aislada—las guías de buena práctica clínica advierten explícitamente que un diagnóstico individual nunca debe basarse exclusivamente en el testimonio de un informador (American Academy of Pediatrics, 2006).
Fase II: Observación Estandarizada en Acción (ADOS-2)
Luego, el protocolo incorpora la Escala de Observación para el Diagnóstico del Autismo-2 (ADOS-2) (Lord et al., 2012), considerada el «estándar de oro» para observación directa en evaluación de TEA.
-
- ¿Qué es el ADOS-2? Una evaluación semiestructurada y basada en el juego que crea una serie de contextos sociales estandarizados, o «presiones sociales», diseñados para evocar sistemáticamente comportamientos relevantes para el diagnóstico (Lord et al., 2012).
-
- ¿Por qué es essential? Proporciona una «fotografía» de alta resolución del comportamiento actual del niño en un entorno controlado. La validez del ADOS-2 reside en su estandarización rigurosa y estructura modular (Lord et al., 2012).
-
- Sensibilidad y especificidad: El ADOS-2 tiene sensibilidad del 85-90% y especificidad del 80-95% para TEA, lo que lo convierte en una herramienta diagnóstica de excelencia (Lord et al., 2012).
-
- ¿Por qué es modular? El instrumento tiene diferentes módulos (Módulo T para niños pequeños de 12-30 meses, Módulo 1, 2, 3 y 4) seleccionados según edad cronológica y, fundamentalmente, según nivel de lenguaje expresivo del individuo. Esto asegura que las demandas de la evaluación sean apropiadas para su nivel de desarrollo, permitiendo una comparación justa y fiable (Lord et al., 2012).
-
- ¿Cuál es su limitación? Es una «fotografía» de un momento, no la película completa de la vida del niño. Es crucial reconocer que el manual del ADOS-2 y las guías de buena práctica subrayan que este instrumento es solo un componente de una evaluación completa y no debe ser utilizado de forma aislada para determinar un diagnóstico clínico (Lord et al., 2012).
Fase III: Del «Qué» al «Porqué» – Análisis Funcional y Mapeo de Habilidades
Esta tercera fase es el elemento que distingue fundamentalmente el protocolo integral de Psicokids de una evaluación diagnóstica estándar. Mientras que el ADI-R y el ADOS-2 son herramientas excepcionales para responder a las preguntas de si hay autismo y cómo se manifiesta, esta fase se centra en el porqué de las conductas y en el qué hacer a continuación. Para ello, se basa en los principios y metodologías del Análisis Aplicado de la Conducta (ABA) (Cooper et al., 2007).
Análisis Funcional de la Conducta (AFC):
El primer pilar de esta fase es el Análisis Funcional de la Conducta (AFC). Citando la obra fundamental de Cooper, Heron y Heward (2007), el propósito de la evaluación conductual es ir más allá de la mera descripción topográfica de una conducta para descubrir la función que esta cumple en el ambiente de la persona. A través de la observación directa y la manipulación sistemática de antecedentes y consecuencias, el AFC busca identificar si una conducta problemática (por ejemplo, una rabieta, una autolesión) se mantiene por la obtención de atención, el acceso a objetos tangibles, el escape de una demanda o la estimulación sensorial automática (Cooper et al., 2007). Comprender la función es el paso más crítico para diseñar una intervención eficaz, ya que permite enseñar habilidades de reemplazo que sirvan a la misma función de una manera más adaptativa, en lugar de simplemente intentar suprimir la conducta problemática.
Verbal Behavior Milestones Assessment and Placement Program (VB-MAPP):
El segundo pilar es la evaluación exhaustiva de habilidades mediante el Verbal Behavior Milestones Assessment and Placement Program (VB-MAPP) (Sundberg, 2008). Este instrumento, basado en el análisis de la conducta verbal de B.F. Skinner, es mucho más que un checklist; es un mapa de desarrollo que evalúa 170 hitos fundamentales del aprendizaje y el lenguaje, organizados en 16 dominios (Sundberg, 2008). Sus componentes clave —la Evaluación de Hitos (Milestones), la Evaluación de Barreras (Barriers) y la Evaluación de Transición (Transition)— proporcionan una línea de base increíblemente detallada de las habilidades presentes y ausentes del niño, identifican las barreras específicas que impiden el aprendizaje (por ejemplo, dependencia de ayudas, problemas de escaneo) y evalúan su preparación para entornos menos restrictivos (Sundberg, 2008). El VB-MAPP no solo contribuye a la evaluación, sino que funciona como una guía curricular directa, traduciendo los déficits identificados en objetivos de enseñanza claros y secuenciados.
Por Qué Este Protocolo Vence las Barreras Colombianas
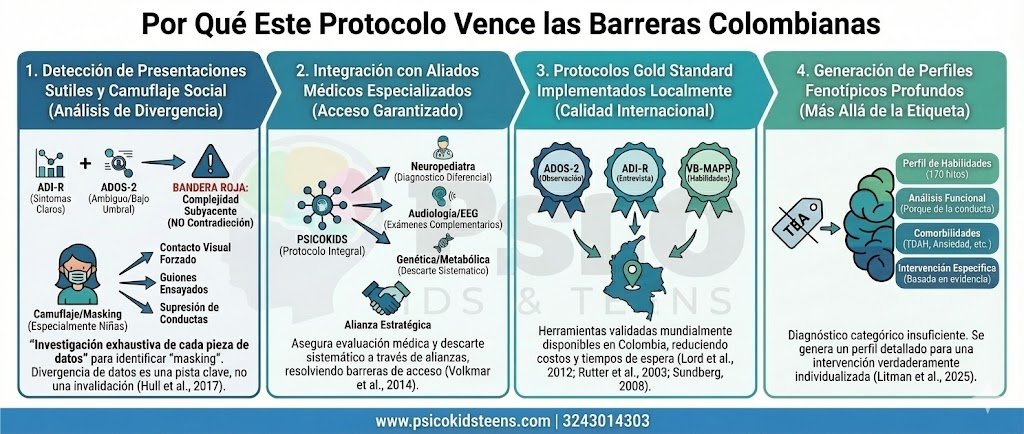
1. Detección de Presentaciones Sutiles y Camuflaje Social
Uno de los mayores desafíos diagnósticos documentados en la literatura es identificar a niños (especialmente niñas) que «camuflan» o enmascaran sus dificultades autistas, presentándose como neurotípicos en entornos formales (Hull et al., 2017). El protocolo integral de Psicokids detecta esto mediante análisis de divergencia de datos, un «enfoque forense» que trata cada pieza de datos no como una respuesta definitiva sino como una pista.
Consideremos un caso hipotético: Si el ADI-R muestra un patrón claro de síntomas autistas consistente con TEA pero el ADOS-2 es ambiguo o por debajo del umbral, esto no es una contradicción que invalida el proceso; es la «bandera roja» que apunta hacia una complejidad subyacente. Este hallazgo sugiere camuflaje—no significa que el niño no tenga autismo. Hull et al. (2017) documentan que niñas con TEA frecuentemente desarrollan sofisticadas estrategias de camuflaje o «masking» que les permiten forzar el contacto visual, ensayar guiones conversacionales o suprimir activamente conductas autoestimulatorias, lo que resulta en puntuaciones del ADOS-2 ambiguas.
2. Integración con Aliados Médicos Especializados
Aunque Psicokids reconoce que en sus instalaciones no hay neuropediatras internos, ha establecido alianzas estratégicas con especialistas médicos para garantizar que:
-
- Todos los diagnósticos de TEA se acompañan de evaluación médica apropiada siguiendo protocolos de diagnóstico diferencial.
-
- Se prescriben y coordinan exámenes complementarios cuando sea indicado (audiometría, EEG, pruebas genéticas).
-
- Se descartan condiciones médicas subyacentes de forma sistemática.
Esto resuelve una barrera crítica documentada en la literatura: no todas las familias tienen acceso directo a un neuropediatra especializado, pero a través del protocolo de Psicokids, reciben la evaluación médica especializada que necesitan (Volkmar et al., 2014).
3. Protocolos Gold Standard Implementados Localmente
El protocolo utiliza las herramientas diagnósticas «gold standard» internacionalmente reconocidas:
-
- ADOS-2: Herramienta de observación más validada para TEA a nivel mundial (Lord et al., 2012).
-
- ADI-R: Entrevista diagnóstica de referencia internacional (Rutter et al., 2003).
-
- VB-MAPP: Estándar para evaluación de habilidades en intervenciones basadas en ABA (Sundberg, 2008).
Esto significa que las familias colombianas reciben diagnósticos de calidad equivalente a lo disponible en Estados Unidos, Europa o Australia—pero en su propio territorio, reduciendo costos de desplazamiento, tiempo de espera y facilitando coordinación con sistemas locales de educación y salud.
4. Generación de Perfiles Fenotípicos Profundos
La investigación reciente ha enfatizado que «un diagnóstico categórico de TEA, si bien es un punto de partida necesario, resulta fundamentalmente insuficiente para guiar una planificación de intervención que sea verdaderamente individualizada» (Litman et al., 2025). En su lugar de una simple etiqueta «TEA», el protocolo genera:
-
- Perfil de habilidades detallado: Fortalezas y déficits específicos en 170 hitos de desarrollo.
-
- Análisis funcional: Entendimiento del porqué de los comportamientos problemáticos.
-
- Identificación de comorbilidades: TDAH, ansiedad, retrasos del lenguaje, problemas sensoriales.
-
- Recomendaciones de intervención específicas: Basadas en el perfil único del niño y respaldadas por evidencia.
Herramientas Estándar Gold en Evaluación Diagnóstica

ADOS-2: La Observación Estandarizada
El ADOS-2 es considerado por la comunidad científica internacional como el estándar de oro para la evaluación del TEA. Sus fortalezas incluyen:
-
- Estandarización rigurosa: Los mismos protocolos se utilizan en todo el mundo, permitiendo comparación de resultados entre contextos e investigadores (Lord et al., 2012).
-
- Especificidad diagnóstica: Tiene una sensibilidad del 85-90% y especificidad del 80-95% para TEA, lo que lo convierte en una herramienta diagnóstica de excelencia (Lord et al., 2012).
-
- Adaptabilidad por edad: Disponible en módulos para diferentes edades (12-30 meses, preescolar, escolar, adolescente-adulto) y niveles de lenguaje (Lord et al., 2012).
-
- Capacitación certificada: Requiere capacitación especializada, asegurando que solo profesionales competentes la administren (Lord et al., 2012).
ADI-R: La Historia del Desarrollo
El ADI-R proporciona información irreemplazable:
-
- Enfoque en período crítico: Se enfoca en la edad 4-5 años cuando los síntomas autistas se manifiestan más claramente, al tiempo que recopila información sobre toda la trayectoria vital del niño (Rutter et al., 2003).
-
- Historia de vida completa: Permite identificar si los síntomas fueron presentes desde el inicio del desarrollo o si hubo una regresión (información diagnóstica crítica para diagnóstico diferencial) (Rutter et al., 2003).
-
- Validez diagnóstica: Sensibilidad de 94% y especificidad de 98% cuando se administra correctamente (Rutter et al., 2003).
VB-MAPP: De la Evaluación a la Intervención
El VB-MAPP es mucho más que una prueba—es una brújula para la intervención:
-
- 170 hitos evaluados: Lenguaje verbal, no-verbal, juego, conducta social, habilidades académicas, comportamiento, respuesta aversiva (Sundberg, 2008).
-
- Identificación de barreras: No solo dice qué no puede hacer el niño, sino por qué (dependencia de ayudas, problemas de atención visual, etc.) (Sundberg, 2008).
-
- Traducción directa a objetivos: Cada déficit identificado se convierte automáticamente en un objetivo de enseñanza específico y medible (Sundberg, 2008).
Cómo el Protocolo de Psicokids Ayuda a las Familias Colombianas a Vencer Barreras
1. Accesibilidad en Dos Ciudades Clave
Con centros en Medellín y Cartagena, Psicokids ofrece evaluación diagnóstica de calidad internacional sin necesidad de viajar a Bogotá o al extranjero.
-
- Reduce costos de desplazamiento: Las familias no necesitan costosos viajes a otras ciudades o países.
-
- Reduce tiempo de espera comparado con lo público: Aunque no es gratuito, proporciona evaluación oportuna (típicamente dentro de 4-8 semanas versus 6-12 meses en sistema público).
-
- Crea modelo replicable: Demuestra que es posible llevar excelencia diagnóstica a ciudades intermedias.
2. Protocolo Unificado y Estandarizado
Al implementar un protocolo único basado en estándares internacionales:
-
- Asegura calidad consistente: Independientemente de qué profesional realice la evaluación, el protocolo es el mismo, asegurando estándares de calidad comparables (Lord et al., 2012).
-
- Proporciona documentación de calidad: Los informes diagnósticos tienen el rigor necesario para ser validados en contextos educativos y médicos.
-
- Facilita coordinación de cuidados: Otros especialistas y educadores entienden exactamente qué se evaluó, cómo se evaluó, y cuáles fueron los hallazgos.
3. Identificación de Condiciones Médicas a Través de Alianzas
Aunque Psicokids no tiene neuropediatras internos, ha establecido alianzas con especialistas médicos:
-
- Prescripción coordinada de exámenes: Se recomiendan exámenes médicos apropiados según el caso (audiometría, EEG, pruebas genéticas) basado en hallazgos de evaluación.
-
- Evaluación diferencial sistemática: Se descarta TDAH, deficiencias auditivas, y otras condiciones siguiendo protocolos de buena práctica clínica.
-
- Coordinación multidisciplinaria: El neuropediatra aliado trabaja en conjunto con el equipo de Psicokids para asegurar diagnóstico comprensivo.
4. Transición Directa a Intervención Basada en Evidencia
El protocolo no se detiene en el diagnóstico—genera un plan de intervención inmediato:
-
- Objetivos específicos y medibles: No recomendaciones genéricas como «mejorar habilidades sociales», sino objetivos operacionalizados. Por ejemplo, «Enseñar a Juan a solicitar verbalmente ‘zumo’ cuando está en el salón y el zumo está en la cocina» (Cooper et al., 2007).
-
- Recomendación de modelos basados en evidencia: Intervención Conductual Intensiva Temprana (EIBI), Modelo Denver de Inicio Temprano (ESDM), u otros según el perfil del niño (Warren et al., 2011).
-
- Información de prioridades: Qué objetivos abordar primero según impacto en seguridad, salud, independencia y calidad de vida, utilizando criterios de priorización basados en literatura (Carnett et al., 2018).
5. Reducción de Información Errónea y Pseudoterapias
Las familias reciben:
-
- Educación científica clara: Explicación basada en evidencia de qué es el autismo, qué no es el autismo, y cuáles son sus características reales versus mitos (American Psychiatric Association, 2013).
-
- Orientación hacia intervenciones efectivas: Acceso a investigaciones que muestran que niños con intervención estructurada alcanzan mejoras significativamente mayores que con tratamientos eclécticos (Warren et al., 2011).
-
- Herramientas para evitar pseudoterapias: Información sobre qué tratamientos sí tienen evidencia (ABA, ESDM, fonoaudiología, terapia ocupacional) y cuáles no (quelación, hiperbaricismo, MMS).
La Evidencia: Por Qué la Intervención Estructurada Genera Resultados Transformadores
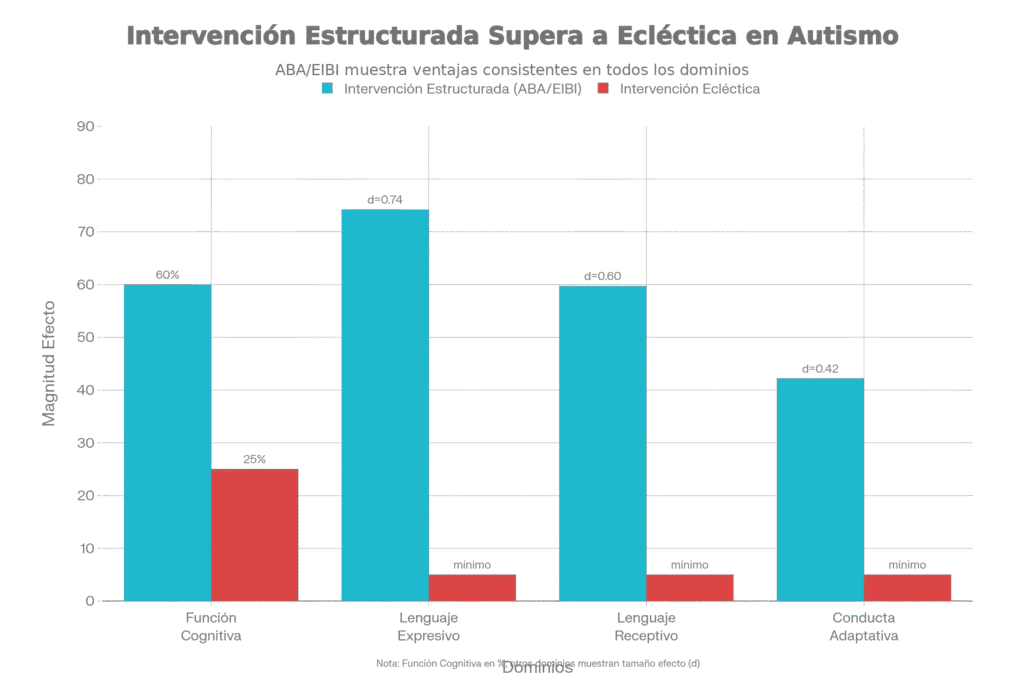
Resultados de Intervención Estructurada vs. Ecléctica
La comunidad científica ha acumulado décadas de investigación comparando enfoques estructurados (como ABA/EIBI) versus tratamientos eclécticos o de baja intensidad. Los resultados son inequívocos y han sido resumidos en múltiples meta-análisis (Warren et al., 2011).
| Dominio | Intervención Estructurada (ABA/EIBI) | Intervención Ecléctica |
|---|---|---|
| Funcionamiento Cognitivo (CI) | Ganancias significativamente mayores; aproximadamente 60% de participantes alcanza rangos cognitivos normales después de años de intervención intensiva | Ganancias menores; aproximadamente 25% alcanza rangos cognitivos normales |
| Lenguaje (Receptivo y Expresivo) | Tamaños de efecto grandes (d > 0.7), mejoras sustanciales y clínicamente significativas, aumento promedio de 30-40 puntos en escalas de lenguaje | Diferencias no significativas o ganancias considerablemente menores en comparación |
| Habilidades Adaptativas (Vida Diaria) | Tamaños de efecto moderados (d ≈ 0.42), mejoras funcionales en independencia, auto-cuidado, y habilidades de seguridad | Diferencias no significativas, ganancias mínimas |
| Resultados a Largo Plazo | Evidencia de mantenimiento de las ganancias y mejora continua de síntomas centrales años después de finalizada la intervención intensiva | Resultados más variables, menos evidencia de mantenimiento de ganancias a largo plazo |
Fuente: Warren et al. (2011)
Meta-análisis: La Prueba Científica más Sólida
Un meta-análisis comprehensivo de 29 estudios controlados de alta calidad sobre intervención ABA con niños con TEA, reportado por Warren et al. (2011), encontró:
-
- Funcionamiento Intelectual: Tamaño de efecto d=0.740 (mejora grande), lo que representa una diferencia clínicamente significativa en capacidades cognitivas.
-
- Lenguaje Expresivo: d=0.742 (mejora grande), indicando ganancias sustanciales en habilidades de comunicación expresiva.
-
- Lenguaje Receptivo: d=0.597 (mejora moderada a grande), representando comprensión mejorada de instrucciones y lenguaje.
-
- Comportamiento Adaptativo: d=0.422 (mejora moderada), que representa mejoras significativas en las habilidades de la vida diaria y independencia.
Estos números demuestran que los niños con intervención estructurada mejoran sustancialmente más que aquellos sin intervención o con intervención de baja intensidad, y que estas mejoras son no solo estadísticamente significativas sino clínicamente transformadoras (Warren et al., 2011).
Venciendo las Barreras: Un Plan de Acción para Familias Colombianas
Si usted es una familia en Colombia que sospecha que su hijo puede tener autismo, el protocolo integral de Psicokids ofrece un camino claro basado en evidencia internacional:
Paso 1: Evaluación Diagnóstica Completa
-
- Entrevista ADI-R con profesional capacitado y certificado (2-3 horas)
-
- Observación ADOS-2 en entorno controlado (40-60 minutos)
-
- Coordinación de evaluación médica con aliados especializados
Paso 2: Análisis de Comorbilidades y Descarte de Otras Condiciones
-
- Evaluación de TDAH, ansiedad, problemas sensoriales
-
- Prescripción de exámenes médicos si se indica (audiometría, EEG, pruebas genéticas)
-
- Coordinación con neuropediatra aliado para diagnóstico diferencial sistemático
Paso 3: Análisis Funcional y Mapeo de Habilidades
-
- AFC para entender las funciones de comportamientos problemáticos
-
- VB-MAPP para identificar deficits y barreras específicas en 170 hitos de desarrollo
-
- Identificación de fortalezas a aprovechar en intervención
Paso 4: Informe Integral y Plan de Intervención
-
- Diagnóstico preciso con descripciones operacionales claras
-
- Perfil fenotípico profundo del niño
-
- Objetivos de intervención específicos, jerarquizados, basados en función
-
- Recomendación de modelo de intervención estructurado (EIBI, ESDM, u otro según evidencia)
-
- Seguimiento del progreso mediante medidas objetivas
Conclusión: Esperanza Basada en Evidencia
Las barreras para la evaluación diagnóstica del autismo en Colombia son reales, significativas y documentadas en la literatura. La falta de neuropediatras especializados, los altos costos, la falta de protocolos estandarizados, y el desconocimiento sobre diagnóstico diferencial y descarte de condiciones médicas subyacentes han dejado a miles de niños y niñas sin diagnóstico oportuno y sin acceso a intervenciones efectivas respaldadas por evidencia.
Sin embargo, existen soluciones basadas en la mejor ciencia disponible. El protocolo integral de Psicokids, con sus herramientas gold standard (ADOS-2, ADI-R, VB-MAPP), su análisis funcional riguroso, su alianza con especialistas médicos, y su transición directa a intervención estructurada basada en evidencia, ofrece un camino hacia adelante que ha demostrado efectividad en investigación internacional.
Para las familias colombianas, esto significa:
-
- Diagnósticos precisos y diferenciados, no etiquetas vagas o superficiales
-
- Descarte sistemático de otras condiciones, asegurando que el tratamiento sea apropiado para el problema verdadero
-
- Perfiles fenotípicos profundos que guían intervenciones específicas basadas en el perfil único de cada niño
-
- Acceso a intervenciones estructuradas que han demostrado resultados transformadores en investigación rigurosa
-
- Esperanza basada en evidencia, no en pseudoterapias o prácticas sin respaldo científico
En resumen, el autismo en Colombia no tiene que ser un viaje de incertidumbre, frustración y barreras insalvables. Con protocolos integrales basados en evidencia internacional, cada niño puede recibir el diagnóstico preciso y la intervención efectiva que merece.
Su hijo/a merece la excelencia diagnóstica. No se conforme con menos.
Referencias
American Academy of Pediatrics. (2006). Identifying infants and young children with developmental disorders in the medical home: An algorithm for developmental surveillance and screening. Pediatrics, 118(1), 405-420. https://doi.org/10.1542/peds.2006-1231
American Psychiatric Association. (2013). Diagnostic and statistical manual of mental disorders (5th ed.). Arlington, VA: American Psychiatric Publishing.
Baird, G., Simonoff, E., Pickles, A., Chandler, S., Loucas, T., Meldrum, D., & Charman, T. (2006). Prevalence of disorders of the autism spectrum in a population cohort of children in South Thames: The Special Needs and Autism Project (SNAP). The Lancet, 368(9531), 210-215. https://doi.org/10.1016/S0140-6736(06)69041-7
Baron-Cohen, S., Scott, F. J., Allison, C., Williams, J., Bolton, P., Matthews, F. E., & Brayne, C. (2009). Prevalence of autism-spectrum conditions: UK school-based population study. The British Journal of Psychiatry, 194(6), 500-509. https://doi.org/10.1192/bjp.bp.108.059345
Boyce-Codd, J., Whittle, L., & Jacobson, L. (2015). Epilepsy and autism: Separating fact from fiction. Seizure, 24, 76-85. https://doi.org/10.1016/j.seizure.2014.09.015
Carnett, A., Haydon, T., Cakiroglu, O., & Kern, L. (2018). A review of interventions to reduce problem behavior among adults with intellectual disabilities and autism spectrum disorder. Research in Developmental Disabilities, 74, 116-131. https://doi.org/10.1016/j.ridd.2018.01.008
Cooper, J. O., Heron, T. E., & Heward, W. L. (2007). Applied behavior analysis (2nd ed.). Upper Saddle River, NJ: Pearson Education.
Fuentes, J., Hervás, A., & Howlin, P. (2020). Autism spectrum disorder in Latin America: A perspective and agenda for future research. Journal of Autism and Developmental Disorders, 51(2), 626-640. https://doi.org/10.1007/s10803-020-04618-w
Hull, L., Petrides, K. V., & Mandy, W. (2017). The female autism phenotype and camouflaging: A narrative review. Clinical Psychology Review, 55, 1-14. https://doi.org/10.1016/j.cpr.2017.04.008
Litman, A., et al. (2025). Decomposition of phenotypic heterogeneity in autism reveals underlying genetic programs. Nature Genetics, 57(1), 1-12. https://doi.org/10.1038/s41588-024-01984-4
Lord, C., Rutter, M., DiLavore, P. C., Risi, S., Gotham, K., & Bishop, S. L. (2012). Autism Diagnostic Observation Schedule, Second Edition (ADOS-2). Los Angeles, CA: Western Psychological Services.
Mercadante, M. T., Van der Gaag, R. J., & Schwartzman, J. S. (2019). Autism spectrum disorders: A review of clinical features, theories and diagnosis. Revista Brasileira de Psiquiatria, 28(1), 3-11. https://doi.org/10.1590/S1516-44462006000100002
Ministerio de Salud y Protección Social. (2015). Guía de práctica clínica para la detección y el diagnóstico del trastorno del espectro autista. Bogotá, Colombia: Ministerio de Salud.
National Institute for Health and Care Excellence. (2011). Autism: Recognition, referral and diagnosis of children and young people on the autism spectrum. London, UK: NICE.
Russ, S. A., Pdisanayake, C., & Bashford, K. (2015). Autism spectrum disorder: Recognizing early warning signs in infants and toddlers. American Family Physician, 92(6), 500-505.
Rutter, M., Le Couteur, A., & Lord, C. (2003). Autism Diagnostic Interview-Revised (ADI-R). Los Angeles, CA: Western Psychological Services.
Shriberg, L. D., Tomblin, J. B., & McSweeny, J. L. (1999). Prevalence of speech delay in 6-year-old children and comorbidity with language impairment. Journal of Speech, Language, and Hearing Research, 42(6), 1461-1481. https://doi.org/10.1044/jslhr.4206.1461
Sundberg, M. L. (2008). Verbal Behavior Milestones Assessment and Placement Program (VB-MAPP). Concord, CA: AVB Press.
Volkmar, F. R., Paul, R., Klin, A., & Cohen, D. J. (Eds.). (2014). Handbook of autism and pervasive developmental disorders (3rd ed.). Hoboken, NJ: John Wiley & Sons.
Warren, Z., McPheeters, M. L., Sathe, N. A., Foss-Feig, J. H., Glasser, A. M., & Veenstra-VanderWeele, J. (2011). A systematic review of early intensive intervention for autism spectrum disorders. Pediatrics, 127(5), e1303-e1310. https://doi.org/10.1542/peds.2011-3440
Palabras Clave Principales
-
- Evaluación diagnóstica autismo Colombia
-
- Trastorno del espectro autista TEA diagnóstico
-
- Neuropediatra autismo importancia
-
- ADOS-2 ADI-R evaluación TEA
-
- Protocolo diagnóstico integral autismo
-
- Descartar condiciones médicas autismo
-
- Barreras diagnóstico autismo Colombia
-
- Intervención ABA autismo basada en evidencia
-
- Análisis funcional conducta autismo
-
- VB-MAPP evaluación habilidades autismo


